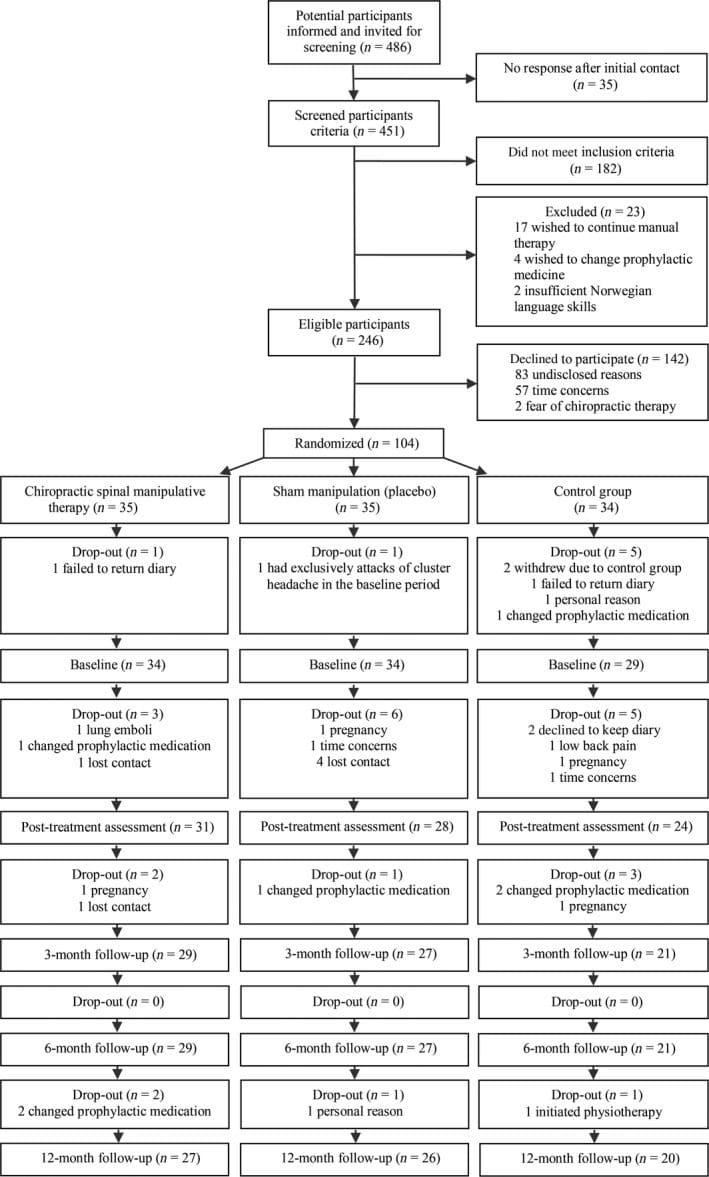
Työtapaturmavakuutusohjeet alhaisen selkäkipuun El Pasossa, TX
Alaselkäkipu on yksi yleisimmistä terveydenhuollon valituksista. Vaikka erilaiset tuki- ja liikuntaelimistöön ja hermostoon liittyvät vammat ja sairaudet voivat aiheuttaa alaselkäkipuja, monet terveydenhuollon ammattilaiset uskovat, että työtapaturmilla voi olla yleinen yhteys alaselkäkipuun. Esimerkiksi väärä asento ja toistuvat liikkeet voivat usein aiheuttaa työtapaturmia. Muissa tapauksissa työtapaturmat voivat aiheuttaa työtapaturmia. Joka tapauksessa potilaan alaselkäkivun lähteen diagnosointi, jotta voidaan määrittää oikein, mikä olisi paras hoitomenetelmä yksilön alkuperäisen terveyden ja hyvinvoinnin palauttamiseksi, on yleensä haastavaa.
Ensinnäkin oikeanlaisten lääkäreiden saaminen alaselkäkipujen lähteeseen on välttämätöntä oireiden helpottamiseksi. Monet terveydenhuollon ammattilaiset ovat päteviä ja kokeneita työhön liittyvien alaselkäkipujen hoitoon, mukaan lukien kiropraktikot tai kiropraktikot. Tämän seurauksena on laadittu useita työtapaturmien hoitoohjeita alaselkäkipujen hallintaan terveydenhuollon tiloissa. Kiropraktiikka keskittyy erilaisten vammojen ja tilojen, kuten LBP:n, diagnosointiin, hoitoon ja ehkäisyyn, jotka liittyvät tuki- ja liikuntaelimistöön ja hermostoon. Korjaamalla huolellisesti selkärangan epätasapainoa, kiropraktiikka voi auttaa parantamaan alaselkäkipujen oireita muiden oireiden ohella. Seuraavan artikkelin tarkoituksena on keskustella työterveysohjeista alaselkäkivun hallintaan.
Työterveysohjeet alaselkäkivun hallintaan: kansainvälinen vertailu
Abstrakti
- Taustaa: Alaselkäkipujen valtava sosioekonominen taakka korostaa tarvetta hallita tätä ongelmaa tehokkaasti, erityisesti ammatillisessa kontekstissa. Tämän vuoksi eri maissa on annettu ammatillisia ohjeita.
- Tavoitteet: Vertaa saatavilla olevia kansainvälisiä ohjeita alaselän kivun hallintaan työterveyshuollossa.
- Menetelmät: Ohjeita verrattiin yleisesti hyväksyttyjen laatukriteereiden osalta AGREE-instrumentin avulla ja tiivisteltiin myös ohjekomitean, esityksen, kohderyhmän sekä arvioinnin ja johtamisen suositusten (eli neuvojen, työhönpaluustrategian ja hoidon) osalta.
- Tulokset ja johtopäätökset: Tulokset osoittavat, että ohjeet täyttivät eri tavoin laatukriteerit. Yleisiä puutteita olivat kunnollisen ulkoisen arvioinnin puuttuminen kehitysprosessissa, huomion puuttuminen organisaation esteistä ja kustannusvaikutuksista sekä tiedon puute siitä, missä määrin toimittajat ja kehittäjät olivat riippumattomia. Monista selkäkipujen työterveyshuollon kannalta olennaisista kysymyksistä vallitsi yleinen yksimielisyys. Arviointisuosituksiin sisältyi diagnostinen triage, punaisten lippujen ja neurologisten ongelmien seulonta sekä mahdollisten psykososiaalisten ja työpaikan toipumisen esteiden tunnistaminen. Ohjeissa sovittiin myös neuvoista, että alaselkäkipu on itsestään rajoittuva sairaus ja että töissä pysymistä tai varhaista (asteittaista) työhönpaluuta, tarvittaessa työtehtävien muutoksilla, tulisi kannustaa ja tukea.
Tohtori Alex Jimenezin Insight
Alaselkäkipu on yksi yleisimmistä kiropraktikon toimistoissa hoidetuista terveysongelmista. Vaikka seuraavassa artikkelissa kuvataan alaselkäkipua itsestään rajoittavaksi sairaudeksi, yksilön LBP:n syy voi myös aiheuttaa heikentävää ja vakavaa kipua ja epämukavuutta, jos se jätetään hoitamatta. On tärkeää, että henkilö, jolla on alaselkäkivun oireita, hakeutuu oikeaan hoitoon kiropraktikolla, jotta hän voi diagnosoida ja hoitaa terveysongelmansa kunnolla sekä estää heitä palaamasta takaisin tulevaisuudessa. Potilaat, joilla on alaselkäkipuja yli 3 kuukautta, ovat alle 3 prosentin todennäköisyydellä palaamaan töihin. Kiropraktiikka on turvallinen ja tehokas vaihtoehtoinen hoitovaihtoehto, joka voi auttaa palauttamaan selkärangan alkuperäisen toiminnan. Lisäksi kiropraktikon lääkäri tai kiropraktikko voi tarjota elämäntapamuutoksia, kuten ravitsemus- ja kunto-ohjeita, nopeuttaakseen potilaan toipumisprosessia. Paraneminen liikkeen kautta on välttämätöntä LBP:n palautumiselle.
Alaselkäkipu (LBP) on yksi teollisuusmaiden yleisimmistä terveysongelmista. Huolimatta hyvänlaatuisesta luonteestaan ja terveestä kulkustaan, LBP yhdistetään yleensä työkyvyttömyyteen, sairauspoissaoloista johtuvaan tuottavuuden heikkenemiseen ja korkeisiin yhteiskunnallisiin kustannuksiin.[1]
Tämän vaikutuksen vuoksi on ilmeinen tarve tehokkaille johtamisstrategioille, jotka perustuvat tieteelliseen näyttöön, joka on saatu laadukkaasta metodologisesta tutkimuksesta. Yleensä nämä ovat satunnaistettuja kontrolloituja tutkimuksia (RCT) terapeuttisten interventioiden tehokkuudesta, diagnostisia tutkimuksia tai riskitekijöitä tai sivuvaikutuksia koskevia prospektiivisia havainnointitutkimuksia. Tieteelliset todisteet, jotka on tiivistetty systemaattisissa katsauksissa ja meta-analyyseissä, tarjoavat vankan perustan LBP:n hallintaa koskeville ohjeille. Edellisessä artikkelissa Koes et ai. vertaili erilaisia olemassa olevia kliinisiä ohjeita LBP:n hallintaan perusterveydenhuollon ammattilaisille, mikä osoitti huomattavaa yhteistä asiaa.[2]
Työterveyshuollon ongelmat ovat erilaisia. Johto keskittyy pääasiassa LBP:n työntekijän neuvontaan ja heidän auttamiseen jatkaa työskentelyä tai palata työhön (RTW) sairausloman jälkeen. LBP on kuitenkin tärkeä kysymys myös työterveyshuollossa, koska siihen liittyy työkyvyttömyyttä, tuottavuuden menetystä ja sairauspoissaoloja. Nyt on julkaistu useita ohjeita tai ohjeiden osia, jotka käsittelevät työterveyshuollon johtamisen erityiskysymyksiä. Koska näyttö on kansainvälistä, olisi odotettavissa, että LBP:n eri ammattisuositukset olisivat enemmän tai vähemmän samanlaisia. Ei kuitenkaan ole selvää, täyttävätkö ohjeet tällä hetkellä hyväksytyt laatukriteerit.
Tässä artikkelissa arvioidaan kriittisesti saatavilla olevia ammatillisia ohjeita LBP:n hallintaan ja verrataan niiden arviointi- ja johtamissuosituksia.
Pääviestit
- Useissa maissa on annettu työterveysohjeita alaselkäkivun hallinnan parantamiseksi työympäristössä.
- Näiden ohjeiden yleisiä puutteita ovat kunnollisen ulkoisen arvioinnin puuttuminen kehitysprosessissa, organisaation esteiden ja kustannusvaikutusten huomioimatta jättäminen sekä toimittajien ja kehittäjien riippumattomuutta koskevien tietojen puute.
- Yleisesti ohjeiden arviointisuositukset koostuivat diagnostisesta triage-tutkimuksesta, punaisten lippujen ja neurologisten ongelmien seulonnasta sekä mahdollisten psykososiaalisten ja työelämän toipumisen esteiden tunnistamisesta.
- Yleisesti ollaan samaa mieltä neuvoista, että alaselkäkipu on itsestään rajoittuva sairaus ja että töissä pysymistä tai varhaista (asteittaista) työhönpaluuta, tarvittaessa työtehtävien muutoksilla, tulisi rohkaista ja tukea.
Menetelmät
LBP:n työterveyshuollon ohjeet haettiin tekijöiden henkilökohtaisista tiedostoista. Haku tarkistettiin Medline-haulla käyttämällä avainsanoja alaselän kipu, ohjeet ja ammatillinen lokakuuhun 2001 asti sekä henkilökohtainen viestintä alan asiantuntijoiden kanssa. Käytäntöjen oli täytettävä seuraavat sisällyttämiskriteerit:
- Ohjeet, joilla pyritään hallitsemaan työntekijöitä, joilla on LBP (työterveyshuollon ympäristöissä tai käsittelevät ammatillisia kysymyksiä) tai näitä aiheita käsittelevät erilliset politiikan osat.
- Ohjeet ovat saatavilla englanniksi tai hollanniksi (tai käännettynä näille kielille).
Poissulkemiskriteerit olivat:
- Ohjeet työhön liittyvän LBP:n primaariseen ehkäisyyn (eli ehkäisyyn ennen oireiden alkamista) (esim. nosto-ohjeet työntekijöille).
- Kliiniset ohjeet LBP:n hallintaan perusterveydenhuollossa.[2]
Mukana olevien ohjeiden laatua arvioitiin käyttämällä AGREE-instrumenttia, joka on yleinen työkalu, joka on suunniteltu ensisijaisesti auttamaan ohjeiden kehittäjiä ja käyttäjiä arvioimaan kliinisen käytännön ohjeiden metodologista laatua.[3]
AGREE-instrumentti tarjoaa puitteet laadun arvioimiseksi 24 pisteen osalta (taulukko 1), joista jokainen on arvioitu neljän pisteen asteikolla. Täysi käyttöönotto on saatavilla osoitteessa www.agreecollaboration.org.
Kaksi arvioijaa (BS ja HH) arvioi itsenäisesti ohjeiden laadun ja tapasi sitten keskustellakseen erimielisyyksistä ja päästäkseen yhteisymmärrykseen luokitteluista. Kun he eivät päässeet yhteisymmärrykseen, kolmas arvioija (MvT) sovitti jäljellä olevat erot ja päätti luokitukset. Tämän katsauksen analysoinnin helpottamiseksi arviot muutettiin kaksijakoisiksi muuttujiksi siitä, täyttyikö jokainen laatukohta vai ei.
Arviointisuositukset tiivistettiin ja niitä verrattiin neuvoja, hoitoa ja työhönpaluuta koskeviin suosituksiin. Valittuja ohjeita karakterisoitiin ja saavutettiin tarkemmin ohjekomitean, menettelyn esittelyn, kohderyhmän ja sen suhteen, missä määrin suositukset perustuivat saatavilla olevaan tieteelliseen näyttöön. Kaikki nämä tiedot on otettu suoraan julkaistuista ohjeista.
Politiikan vaikutukset
- Alaselkäkivun hoidossa työterveyshuollossa tulee noudattaa näyttöön perustuvia ohjeita.
- Tulevissa alaselkäkivun hallintaa koskevissa ammatillisissa ohjeissa ja näiden ohjeiden päivityksissä tulisi ottaa huomioon lähestymistapojen asianmukaisen kehittämisen, täytäntöönpanon ja arvioinnin kriteerit, kuten AGREE-yhteistyössä ehdotetaan.
tulokset
Opintojen valinta
Hakustamme löytyi kymmenen ohjetta, mutta neljä jätettiin pois, koska ne käsittelivät LBP:n hallintaa perusterveydenhuollossa,[15] oli suunnattu sairaslistalla olevien työntekijöiden ohjaukseen yleensä (ei erityisesti LBP:n),[16] oli tarkoitettu LBP:n ensisijainen ehkäisy työssä[17] tai niitä ei ollut saatavilla englanniksi tai hollanniksi.[18] Lopullinen valinta koostui siis seuraavista kuudesta ohjeesta, jotka on lueteltu julkaisupäivän mukaan:
(1) Kanada (Quebec). Tieteellinen lähestymistapa toimintaan liittyvien selkärangan sairauksien arviointiin ja hoitoon. Monografia kliinikoille. Quebecin selkärangan sairauksia käsittelevän työryhmän raportti. Quebec Kanada (1987).[4]
(2) Australia (Victoria). Ohjeita kompensoitavien alaselkäkipujen hoitoon. Victorian WorkCover Authority, Australia (1996).[5] (Tämä on tarkistettu versio ohjeista, jotka South Australian WorkCover Corporation on kehittänyt lokakuussa 1993.)
(3) Yhdysvallat. Työlääketieteen käytännön ohjeet. American College of Occupational and Environmental Medicine. USA (1997).[6]
(4) Uusi-Seelanti
(a) Aktiivinen ja toimiva! Akuutin alaselkäkivun hallinta työpaikalla. Tapaturmakorvausyhtiö ja kansallinen terveyskomitea. Uusi-Seelanti (2000).[7]
(b) Potilasopas akuutin alaselkäkivun hoitoon. Tapaturmakorvausyhtiö ja kansallinen terveyskomitea. Uusi-Seelanti (1998).[8]
(c) Arvioi psykososiaaliset keltaiset liput akuutissa alaselkäkivussa. Tapaturmakorvausyhtiö ja kansallinen terveyskomitea. Uusi-Seelanti (1997).[9]
(5) Alankomaat. Hollantilainen ohje alaselkäkipuista kärsivien työntekijöiden työterveyslääkärien hoitamiseksi. Hollannin työlääketieteen yhdistys (NVAB). Alankomaat (1999).[10]
(6) Yhdistynyt kuningaskunta
(a) Työterveysohjeet alaselkäkivun hallintaan työssä, tärkeimmät suositukset. Työlääketieteellinen tiedekunta. Yhdistynyt kuningaskunta (2000).[11]
(b) Työterveysohjeet alaselkäkivun hallintaan työssä -lehtinen ammatinharjoittajille. Työlääketieteellinen tiedekunta. Yhdistynyt kuningaskunta (2000).[12]
(c) Työterveysohjeet alaselkäkivun hallintaan työssä todisteiden tarkastelu. Työlääketieteellinen tiedekunta. Yhdistynyt kuningaskunta (2000).[13]
(d) Takakirja, Paperitoimisto. UK (1996).[14]
Kahta ohjetta (4 ja 6) ei voitu arvioida itsenäisesti muista asiakirjoista, joihin ne viittaavat (4bc, 6bd), joten myös nämä asiakirjat otettiin mukaan arvioon.
Ohjeiden laadun arviointi
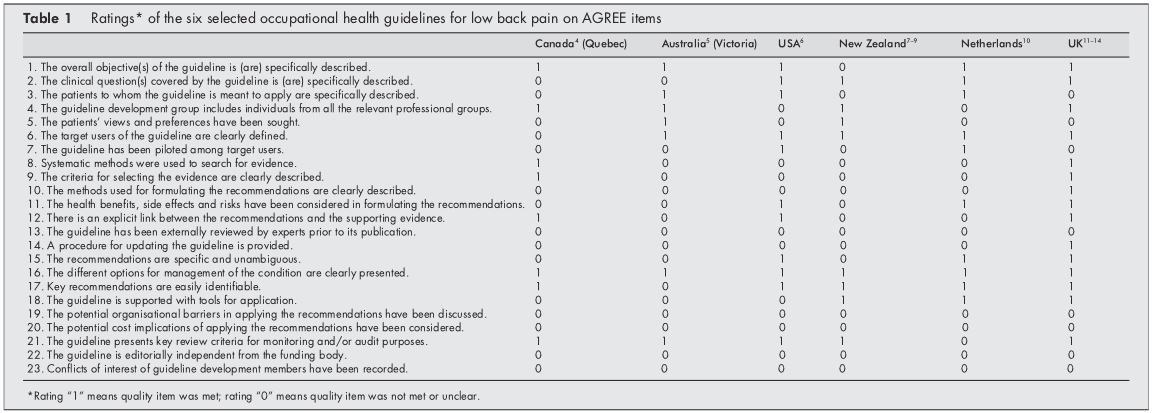
Alun perin kahden arvioijan välillä oli sopimus 106:sta (77 %) 138 kohteen arvioista. Kahden kokouksen jälkeen päästiin yksimielisyyteen kaikista paitsi neljästä kohdasta, jotka vaativat kolmannen arvioijan ratkaisun. Taulukossa 1 on esitetty lopulliset arvosanat.
Kaikki mukana olleet ohjeet esittelivät erilaisia vaihtoehtoja LBP:n hallintaan työterveyshuollossa. Viidessä kuudesta politiikasta menettelyn yleiset tavoitteet kuvattiin selkeästi[46, 1014], järjestelmän kohdekäyttäjät määriteltiin selkeästi,[514] helposti tunnistettavat keskeiset suositukset sisällytettiin[4, 614] tai kriittinen arviointi kriteerit esitettiin seurantaa ja auditointia varten.[49, 1114]
AGREE-arvioinnin tulokset osoittivat, että missään ohjeissa ei kiinnitetty riittävästi huomiota mahdollisiin organisatorisiin esteisiin ja kustannusvaikutuksiin suositusten toimeenpanossa. Kaikille mukana oleville ohjeille jäi myös epäselväksi, olivatko ne toimituksellisesti riippumattomia rahoittajasta ja olivatko ohjeiden kehittämistoimikuntien jäsenet eturistiriitoja vai eivät. Lisäksi kaikkien ohjeiden osalta oli epäselvää, olivatko asiantuntijat ulkopuolisesti arvioineet linjaukset ennen julkaisemista. Ainoastaan Yhdistyneen kuningaskunnan ohjeessa kuvattiin selkeästi suositusten laatimiseen käytetty menetelmä ja määrättiin lähestymistavan päivittämisestä.[11]
Suuntaviivojen kehittäminen
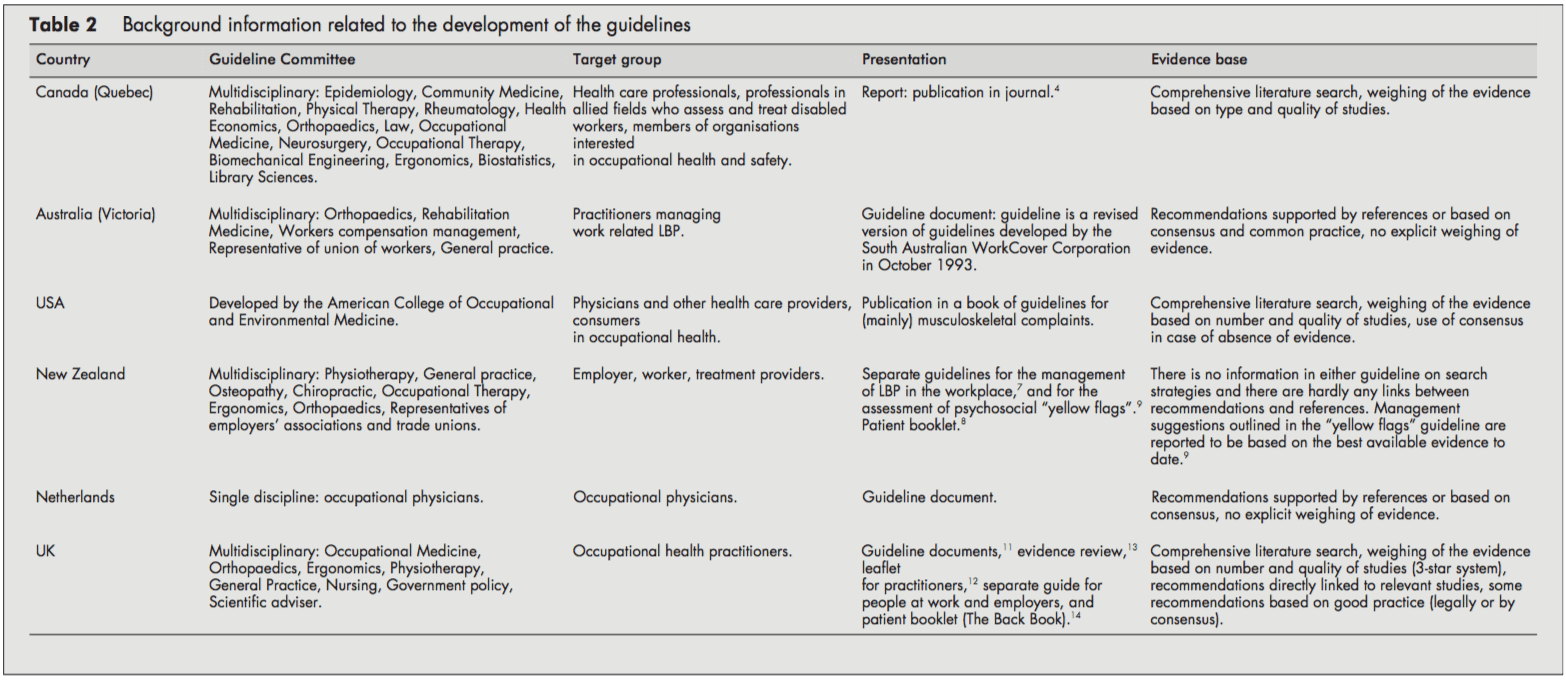
Taulukossa 2 on taustatietoa ohjeiden kehitysprosessista.
Ohjeiden kohdekäyttäjinä olivat lääkärit ja muut työterveyshuollon terveydenhuollon tarjoajat. Useat politiikat kohdistuivat myös tiedottamiseen työnantajille, työntekijöille [68, 11, 14] tai työterveydestä kiinnostuneiden organisaatioiden jäsenille.[4] Hollannin ohje oli suunnattu vain työterveyslääkärille.[10]
Ohjeiden kehittämisestä vastanneet ohjetoimikunnat olivat pääsääntöisesti monialaisia, sisältäen tieteenaloja kuten epidemiologian, ergonomian, fysioterapian, yleislääkärin, työlääketieteen, toimintaterapian, ortopedian sekä työnantaja- ja ammattiliittojen edustajat. Kiropraktiikka ja osteopaattiset edustajat olivat Uuden-Seelannin suuntaviivojen ohjekomiteassa.[79] Quebecin työryhmään (Kanada) kuului myös kuntoutuslääketieteen, reumatologian, terveystaloustieteen, lakitieteen, neurokirurgian, biomekaanisen tekniikan ja kirjastotieteiden edustajia. Sitä vastoin hollantilaisen ohjeen ohjekomitea koostui vain työlääkäreistä.[10]
Ohjeet julkaistiin erillisenä asiakirjana[4, 5, 10] lukuna oppikirjassa[6] tai useana toisiinsa liittyvinä asiakirjoina[79, 1114].
Yhdistyneen kuningaskunnan[13], USA:n[6] ja Kanadan[4] suuntaviivat antoivat tietoa hakustrategiasta, jota sovellettiin asiaankuuluvan kirjallisuuden tunnistamiseen ja todisteiden punnitsemiseen. Toisaalta Alankomaiden[10] ja Australian[5] suuntaviivat tukivat suosituksiaan vain viittauksin. Uuden-Seelannin suuntaviivat eivät osoittaneet suoria yhteyksiä ehdotusten ja huolenaiheiden välillä [79]. Lukija ohjattiin muuhun kirjallisuuteen taustatietojen saamiseksi.
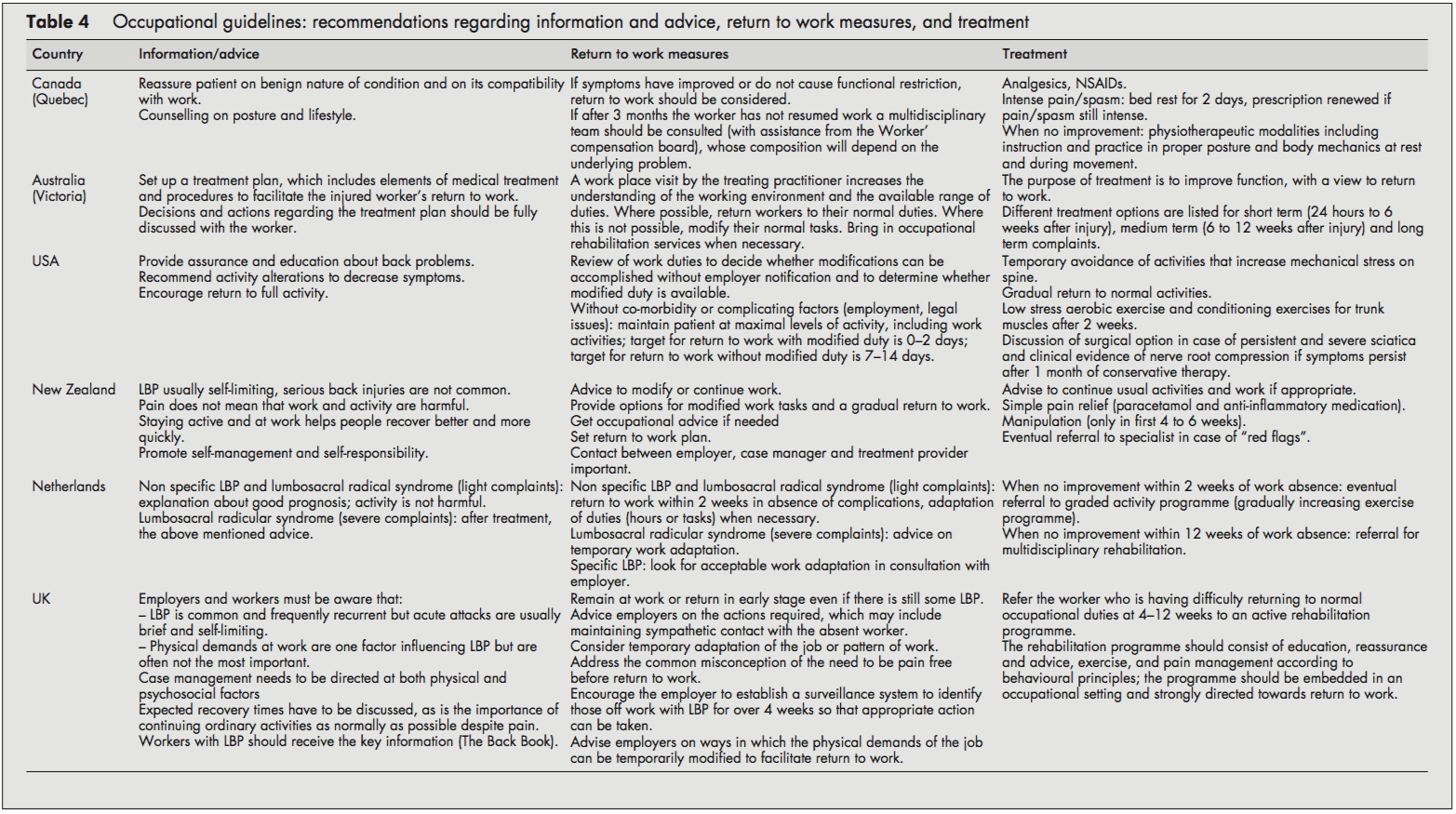
Potilaspopulaatio ja diagnostiset suositukset
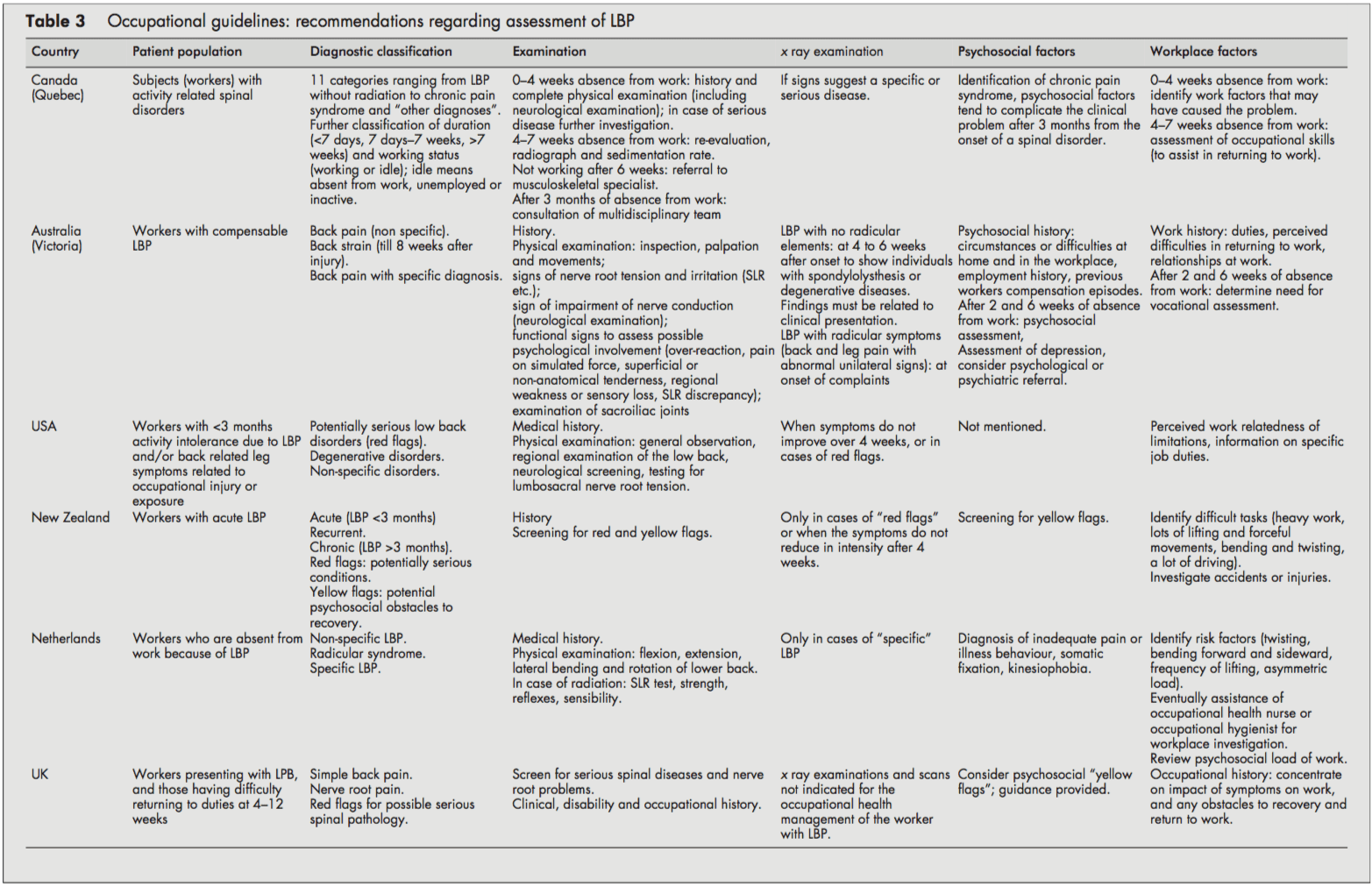
Vaikka kaikki ohjeet keskittyivät työntekijöihin, joilla on LBP, oli usein epäselvää, koskivatko he akuuttia vai kroonista LBP:tä vai molempia. Akuuttia ja kroonista LBP:tä ei usein määritelty, ja rajapisteet annettiin (esimerkiksi <3 kuukautta). Yleensä oli epäselvää, viittaavatko nämä oireiden alkamiseen vai työstä poissaoloon. Kanadan ohjeissa otettiin kuitenkin käyttöön luokittelujärjestelmä (akuutti/subakuutti/krooninen), joka perustuu selkärangan sairauksia koskevien väitteiden jakautumiseen työstä poissaolon jälkeen[4].
Kaikissa ohjeissa erotettiin spesifinen ja epäspesifinen LBP. Erityinen LBP koskee mahdollisesti vakavia punaisen lipun sairauksia, kuten murtumia, kasvaimia tai infektioita, ja Alankomaiden ja Yhdistyneen kuningaskunnan ohjeissa erotetaan myös radikulaarinen oireyhtymä tai hermojuurikipu.[1013] Kaikki toimenpiteet olivat johdonmukaisia kliinisen historian keräämistä ja fyysisen tutkimuksen suorittamista koskevien suositusten mukaisesti, mukaan lukien neurologinen seulonta. Jos epäillään tiettyä patologiaa (punaiset liput), useimmat ohjeet suosittelivat röntgentutkimuksia. Lisäksi Uusi-Seelanti ja USA suosittelivat myös röntgentutkimusta, kun oireet eivät parantuneet neljän viikon kuluttua.[6, 9] Yhdistyneen kuningaskunnan ohjeissa todettiin, että röntgentutkimukset eivät ole aiheellisia eivätkä ne auta työterveyshuollon hallinnassa. potilas, jolla on LBP (erillään kaikista kliinisistä indikaatioista).[1113]
Useimmissa ohjeissa psykososiaalisia tekijöitä pidettiin keltaisina lippuina toipumisen esteinä, joihin terveydenhuollon tarjoajien tulisi puuttua. Uuden-Seelannin[9] ja Yhdistyneen kuningaskunnan ohjeissa [11, 12] lueteltiin nimenomaisesti tekijät ja ehdotettiin kysymyksiä näiden psykososiaalisten keltaisten lippujen tunnistamiseksi.
Kaikissa ohjeissa käsiteltiin kliinisen historian tärkeyttä, jossa tunnistetaan LBP:hen liittyvät fyysiset ja psykososiaaliset työpaikan tekijät, mukaan lukien työn fyysiset vaatimukset (manuaalinen käsittely, nosto, taivutus, vääntyminen ja altistuminen koko kehon tärinälle), onnettomuudet tai vammat ja havaitut vaikeudet. palatessa työhön tai työsuhteisiin. Alankomaiden ja Kanadan suuntaviivat sisälsivät suosituksia työpaikkatutkimuksen[10] tai ammatillisten taitojen arvioinnin suorittamisesta tarvittaessa.[4]
Yhteenveto LBP:n arviointia koskevista suosituksista
- Diagnostinen triage (epäspesifinen LBP, radikulaarinen oireyhtymä, spesifinen LBP).
- Sulje pois punaiset liput ja neurologinen seulonta.
- Tunnista psykososiaaliset tekijät ja mahdolliset toipumisen esteet.
- Tunnista työpaikan tekijät (fyysiset ja psykososiaaliset), jotka voivat liittyä LBP-ongelmaan, ja palaa työhön.
- Röntgentutkimukset rajoittuvat tapauksiin, joissa epäillään tiettyä patologiaa.
Tietoja ja neuvoja, hoitoa ja työhönpaluuta koskevia strategioita koskevat suositukset
Useimmissa ohjeissa suositeltiin työntekijän rauhoittamista ja tiedon antamista LBP:n itserajoittumisesta ja hyvästä ennusteesta. Usein kehotettiin kannustamaan palaamaan normaaliin toimintaan mahdollisimman yleisesti.
Normaaliin työhön palaamissuosituksen mukaisesti kaikissa ohjeissa korostettiin myös mahdollisimman nopean työhönpaluun tärkeyttä, vaikka LBP:tä vielä olisikin, ja tarvittaessa aloitetaan työtehtävien muuttamisesta vakavammissa tapauksissa. Työtehtäviä voitiin sitten lisätä asteittain (tunnit ja tehtävät), kunnes saavutettiin täydellinen paluu työhön. Yhdysvaltain ja Alankomaiden ohjeissa oli yksityiskohtaiset aikataulut töihin paluulle. Alankomaiden lähestymistapa ehdotti paluuta työhön kahden viikon kuluessa ja tehtävien mukauttamista tarvittaessa.[10] Alankomaiden järjestelmä korosti myös aikasidonnaisen johtamisen merkitystä työhönpaluussa.[10] Yhdysvaltain ohjeissa ehdotettiin jokaista yritystä säilyttää potilas maksimaalisella aktiivisuustasolla, mukaan lukien työtoiminnot; Työkyvyttömyyden kestotavoitteeksi työhön paluussa annettiin 02 päivää muutettuina tehtävinä ja 714 päivää, jos muutettuja työtehtäviä ei käytetä/ole saatavilla.[6] Toisin kuin muut, kanadalainen ohje neuvoi palaamaan töihin vasta oireiden ja toimintarajoitusten parantuessa.[4]
Yleisimmin suositellut hoitovaihtoehdot kaikissa mukana olevissa ohjeissa olivat: kipulääkitys,[5, 7, 8] asteittain etenevät harjoitusohjelmat[6, 10] ja monialainen kuntoutus.[1013] Yhdysvaltain ohje suositteli kahden viikon kuluessa ohjaamista harjoitusohjelmaan, joka koostuu aerobisista harjoituksista, vartalolihasten kuntoiluharjoituksista ja harjoituskiintiöstä.[6] Alankomaiden ohjeissa suositeltiin, että jos edistystä ei tapahdu kahden viikon kuluessa työstä poissaolosta, työntekijät ohjataan asteittaiseen toimintaohjelmaan (asteittain lisääntyvät harjoitukset) ja jos parannusta ei tapahdu neljään viikkoon, monitieteiseen kuntoutusohjelmaan.[10] ] Yhdistyneen kuningaskunnan ohjeissa suositeltiin, että työntekijät, joilla on vaikeuksia palata säännöllisiin työtehtäviin 412 viikkoon mennessä, ohjattaisiin aktiiviseen kuntoutusohjelmaan. Tähän kuntoutusohjelmaan tulisi sisältyä koulutusta, vakuuttamista ja neuvoja, asteittaista voimakasta harjoittelua ja kunto-ohjelmaa sekä kivunhallintaa käyttäytymisperiaatteiden mukaisesti; se tulisi upottaa ammatilliseen ympäristöön ja suunnata lujasti kohti työhön paluuta.[11-13] Kanadan ja Australian ohjeissa [4, 5] esitettiin laajat luettelot mahdollisista hoitovaihtoehdoista, vaikka useimmat niistä eivät perustuneetkaan. tieteellisen näytön perusteella.
Tiivistelmä suosituksista, jotka koskevat tiedottamista, neuvontaa, työhönpaluuta koskevia toimenpiteitä ja hoitoa työntekijöille, joilla on LBP
- Rauhoita työntekijä ja anna riittävästi tietoa LBP:n itsestään rajoittuvasta luonteesta ja hyvästä ennusteesta.
- Neuvo työntekijää jatkamaan tavanomaista toimintaa tai palaamaan säännölliseen liikuntaan ja työhön mahdollisimman pian, vaikka kipuja vielä olisikin.
- Useimmat LBP:tä sairastavat työntekijät palaavat enemmän tai vähemmän säännöllisiin tehtäviin melko nopeasti. Harkitse tilapäisiä työtehtävien (tunnit/tehtävät) mukautuksia vain tarvittaessa.
- Kun työntekijä ei palaa töihin 212 viikon sisällä (aika-asteikossa on huomattavaa vaihtelua eri ohjeissa), ohjaa hänet vähitellen lisääntyvään liikuntaohjelmaan tai monitieteiseen kuntoutukseen (harjoittelu, koulutus, vakuuttaminen ja kivunhallinta käyttäytymisperiaatteiden mukaisesti ). Nämä kuntoutusohjelmat
tulee upottaa ammatilliseen ympäristöön.
Keskustelu
LBP:n hallinnassa työterveyshuollossa tulee käsitellä alaselkävaivojen ja työn välistä suhdetta ja kehittää strategioita, joilla pyritään turvalliseen työhön paluuseen. Tässä katsauksessa verrattiin eri maiden saatavilla olevia työterveysohjeita. Käytännöt indeksoidaan harvoin Medlinessä, joten ohjeita etsiessämme jouduimme luottamaan ensisijaisesti henkilökohtaisiin tiedostoihin ja henkilökohtaiseen viestintään.
Ohjeiden laatunäkökohdat ja kehittämisprosessi
AGREE-välineen[3] arviointi osoitti joitakin eroja tarkistettujen suuntaviivojen laadussa, mikä saattaa osittain heijastaa suuntaviivojen kehitys- ja julkaisupäivien vaihtelua. Esimerkiksi Kanadan ohje julkaistiin vuonna 1987 ja Australian ohje vuonna 1996.[4, 5] Muut ohjeet olivat uudempia ja sisälsivät laajemman todisteen ja ajantasaisemman ohjeen metodologian.
AGREE-instrumentin arviointi osoitti useita ohjeiden kehittämisprosessiin liittyviä yhteisiä puutteita. Ensinnäkin on tärkeää tehdä selväksi, onko ohje toimituksellisesti riippumaton rahoittajasta ja onko ohjetoimikunnan jäsenillä eturistiriitoja. Mikään mukana olevista ohjeista ei selkeästi kertonut näistä ongelmista. Lisäksi kaikista tähän katsaukseen sisältyvistä ohjeista puuttui myös kliinisten ja metodologisten asiantuntijoiden raportoima ulkopuolinen arvio ohjeesta ennen julkaisua.
Useat ohjeet antoivat kattavaa tietoa tavasta, jolla asiaankuuluvaa kirjallisuutta etsittiin ja muunnettiin suosituksiksi.[4, 6, 11, 13] Muut ohjeet tukivat suosituksiaan viittauksin, [5, 7, 9, 10], mutta tämä ei mahdollista kirjallisuuden arvioimista. ohjeiden tai niiden suositusten kestävyyttä.
Ohjeet riippuvat tieteellisestä todisteesta, joka muuttuu ajan myötä, ja on silmiinpistävää, että vain yksi ohje tarjosi tulevaa päivitystä varten.[11, 12] Mahdollisesti muihin ohjeisiin on suunnitteilla päivityksiä, mutta niitä ei ole nimenomaisesti ilmaistu (ja päinvastoin todettu siellä). Tuleva päivitys ei tarkoita, että se todella tapahtuu). Tämä raportoinnin puute saattaa päteä myös muihin AGREE-kriteereihin, jotka arvioimme negatiivisesti. AGREE-kehyksen käyttö ohjeena sekä ohjeiden laadinnassa että raportoinnissa auttaisi parantamaan tulevien ohjeiden laatua.
LBP:n arviointi ja hallinta
Työterveysohjeissa suositellut diagnostiset menettelyt olivat suurelta osin samanlaisia kuin kliinisen ohjeen suositukset[2], ja loogisesti suurin ero oli työperäisten asioiden huomioimisen painottaminen. Raportoidut menetelmät työpaikan tekijöiden huomioimiseksi yksittäisen työntekijän LBP:n arvioinnissa koskivat vaikeiden tehtävien, riskitekijöiden ja työhönpaluun esteiden tunnistamista ammattihistorian perusteella. Ilmeisesti nämä työhönpaluun esteet eivät koske vain fyysisiä kuormitustekijöitä, vaan myös työhön liittyviä psykososiaalisia ongelmia, jotka liittyvät vastuuseen, yhteistyöhön työtovereiden kanssa ja työpaikan sosiaaliseen ilmapiiriin.[10] Työhön liittyvien psykososiaalisten keltaisten lippujen seulonta voi auttaa tunnistamaan työntekijät, joilla on kroonisen kivun ja vamman riski.[1113]
Ohjeiden mahdollisesti tärkeä piirre on se, että ne olivat johdonmukaisia suosituksissaan vakuuttaakseen työntekijän LBP:stä sekä rohkaistakseen ja tukeakseen paluuta työhön, vaikka oireet jatkuvatkin. Yleinen yksimielisyys vallitsee siitä, että useimpien työntekijöiden ei tarvitse odottaa, kunnes he ovat täysin vapaita kivusta ennen töihin palaamista. Kanadan ja Australian ohjeiden tarjoamat hoitovaihtoehdot saattavat kuvastaa todisteiden puutetta tuolloin [4, 5], jolloin ohjeiden käyttäjät voivat valita itse. On kuitenkin kyseenalaista, edistävätkö tällaiset luettelot todella parempaa hoitoa, ja mielestämme ohjesuositusten tulisi perustua vankkaan tieteelliseen näyttöön.
Yhdysvaltojen, Alankomaiden ja Yhdistyneen kuningaskunnan ammatilliset suuntaviivat[6, 1013] suosittelevat, että aktiivinen monitieteinen hoito on lupaavin keino palata työhön, ja tätä tukevat vahvat todisteet RCT:istä.[19, 20] Tutkimusta on kuitenkin vielä jäljellä. tarvitaan näiden hoitopakettien optimaalisen sisällön ja intensiteetin tunnistamiseen.[13, 21]
Huolimatta joistakin todisteista työpaikan tekijöiden osuudesta LBP:n etiologiassa[22], järjestelmälliset lähestymistavat työpaikan mukauttamiseen puuttuvat, eikä niitä tarjota suosituksina ohjeissa. Ehkä tämä johtuu epäluottamuksesta näyttöön työpaikan tekijöiden kokonaisvaikutuksista, vaikeuksia kääntää käytännön ohjeiksi tai koska nämä kysymykset ovat sekoitettuja paikalliseen lainsäädäntöön (mihin viitattiin Yhdistyneen kuningaskunnan ohjeissa[11]). Saattaa olla, että osallistava ergonomiainterventio, jossa ehdotetaan neuvotteluja työntekijän, työnantajan ja ergonomian kanssa, osoittautuu hyödylliseksi paluutoimiksi työhön.[23, 24] Kaikkien toimijoiden saaminen mukaan[25, 1113] XNUMX] korostettiin Alankomaiden ja Yhdistyneen kuningaskunnan suuntaviivoissa[XNUMX], mutta tätä lähestymistapaa ja sen täytäntöönpanoa on arvioitava tarkemmin.
Työterveyshuollon tulevaisuuden suuntaviivojen kehittäminen
Tämän katsauksen tarkoituksena oli antaa sekä yleiskatsaus että kriittinen arvio LBP:n johtamisen ammatillisista ohjeista. Ohjeiden kriittisellä arvioinnilla on tarkoitus ohjata ohjeiden tulevaa kehitystä ja suunniteltuja päivityksiä. Edelleen esiin nousevalla ohjemenetelmien alalla pidämme kaikkia aiempia aloitteita kiitettävinä; Ymmärrämme kliinisen ohjauksen tarpeen ja ymmärrämme, että ohjeiden kehittäjät eivät voi odottaa tutkimusta saadakseen kaikki tarvittavat menetelmät ja todisteet. Parantamisen varaa kuitenkin on, ja tulevissa ohjeissa ja päivityksissä tulee ottaa huomioon kriteerit ohjeiden asianmukaiselle kehittämiselle, täytäntöönpanolle ja arvioinnille AGREE-yhteistyön ehdottamalla tavalla.
Ohjeiden toimeenpano ei kuulu tämän katsauksen piiriin, mutta todettiin, että ohjeasiakirjoissa ei ole erityisesti kuvattu toteutusstrategioita, joten on epävarmaa, missä määrin kohderyhmät on voitu saavuttaa ja mitä vaikutuksia sillä on voinut olla. . Tämä voi olla hedelmällinen alue lisätutkimukselle.
Jo näiden työterveysohjeiden olemassaolo osoittaa, että olemassa olevia LBP2:n perushoidon kliinisiä ohjeita pidetään sopimattomina tai riittämättöminä työterveyshuollon kannalta. Kansainvälisesti vallitsee selkeä käsitys siitä, että selkäkipuja kokevan työntekijän tarpeet liittyvät olennaisesti useisiin ammatillisiin ongelmiin, joita tavallinen perusterveydenhuollon ohjaus ja siten myös käytäntö eivät kata. Paljastui, että metodologisista puutteista huolimatta vallitsee huomattava yksimielisyys useista perustavanlaatuisista työterveysstrategioista selkäkipuista kärsivien työntekijöiden hallintaan. Jotkut niistä ovat innovatiivisia ja haastavat aiemmin omaksutut näkemykset. Yleisesti ollaan samaa mieltä perusviestistä, jonka mukaan pitkittynyt työnteon menetys on haitallista ja että varhaista työhön paluuta olisi kannustettava ja helpotettava. ei tarvitse odottaa oireiden täydellistä häviämistä. Vaikka suositellut strategiat vaihtelevat jonkin verran, vallitsee huomattava yksimielisyys positiivisen vakuutuksen ja neuvonnan arvosta, (tilapäisen) muunnetun työn saatavuudesta, työpaikan tekijöiden huomioimisesta (kaikkien toimijoiden saaminen mukaan) ja työhön palaamisvaikeuksien omaavien työntekijöiden kuntoutuksesta.
Kiitokset
Tätä tutkimusta tuki Alankomaiden terveysvakuutusneuvosto (CVZ), apuraha DPZ no. 169/0, Amstelveen, Alankomaat. JB Staal työskentelee tällä hetkellä Maastrichtin yliopiston epidemiologian laitoksella, PO Box 616 6200 MD Maastricht, Alankomaat. W van Mechelen on myös osa Fyysisen aktiivisuuden, työn ja terveyden tutkimuskeskusta, Body@work TNO-VUmc.
Lopuksi alaselkäkivun oireet ovat yksi yleisimmistä työtapaturmiin liittyvistä terveysongelmista. Sen vuoksi alaselkäkipujen hoitoon on laadittu useita työterveysohjeita. Kiropraktiikkaa voidaan käyttää muiden hoitomenetelmien ohella auttamaan potilasta löytämään helpotusta LBP:ään. Lisäksi yllä oleva artikkeli osoitti useiden perinteisten ja vaihtoehtoisten hoitovaihtoehtojen turvallisuuden ja tehokkuuden erilaisten alaselkäkiputapausten diagnosoinnissa, hoidossa ja ehkäisyssä. Lisätutkimuksia tarvitaan kuitenkin kunkin yksittäisen hoitomenetelmän tehokkuuden määrittämiseksi oikein. Tietoihin viitataan National Center for Biotechnology Information (NCBI). Tietojemme laajuus rajoittuu kiropraktiikkaan sekä selkärangan vammoihin ja sairauksiin. Aiheesta keskustellaksesi voit kysyä Dr. Jimeneziltä tai ottaa yhteyttä meihin osoitteessa 915-850-0900 .
Tohtori Alex Jimenez
Muita aiheita: selkäkipu
Tilastojen mukaan noin 80% ihmisistä kokee selkäkipu oireita ainakin kerran koko elämänsä ajan. Selkäkipu on yleinen kantelu, joka voi johtua erilaisista vammoista ja / tai olosuhteista. Usein kertaa selkärangan luonnollinen rappeutuminen iän myötä voi aiheuttaa selkäkipuja. Haalistuneet levyt ilmenee, kun intervertebral-levyn pehmeä, geelimäinen keskus työntyy rengasrikkoon ympäröivässä ulommassa rengasssa, tiivistää ja ärsyttää hermojuuria. Levyherniat haittaavat yleisimmin alhaalla tai lannerangalla, mutta ne voivat esiintyä myös kohdunkaulan selkärangan tai kaulan kohdalla. Loukkaantumisesta ja / tai pahentuneesta tilasta johtuva hiljalevyn törmäys voi johtaa iskiasion oireisiin.

ERITTÄIN TÄRKEÄ AIHE: Migreenikivun hoito
AJANKOHTAISTA: EXTRA EXTRA: El Paso, Tx | Urheilijat
Tyhjä
Viitteet
2. Koes BW, van Tulder MW, Ostelo R, et ai. Kliiniset ohjeet alaselkäkivun hallintaan perusterveydenhuollossa: kansainvälinen
vertailu. Spine 2001;26:2504�14.
3. SOPIMUSYHTEISTYÖ. Suuntaviivojen tutkimuksen arviointi ja
Arviointiväline, www.agreecollaboration.org.
4. Spitzer WO, Leblanc FE, Dupuis M. Tieteellinen lähestymistapa
aktiivisuuteen liittyvien selkärangan häiriöiden arviointi ja hoito. Monografia kliinikoille. Quebecin selkärangan sairauksia käsittelevän työryhmän raportti. Spine 1987;12(suppl 7S):1�59.
5. Victorian WorkCover Authority. Ohjeita kompensoitavien alaselkäkipujen hoitoon. Melbourne: Victorian WorkCover Authority, 1996.
6. Harris JS. Työlääketieteen toimintaohjeet. Beverly, MA: OEM Press, 1997.
7. Tapaturmakorvausyhtiö ja kansallinen terveyskomitea. Aktiivinen ja toimiva! Akuutin alaselkäkivun hallinta työpaikalla. Wellington, Uusi-Seelanti, 2000.
8. Tapaturmakorvausyhtiö ja kansallinen terveyskomitea, terveysministeriö. Potilasopas akuutin alaselän kivun hoitoon. Wellington, Uusi-Seelanti, 1998.
9. Kendall, Linton SJ, Main CJ. Opas psykososiaalisten keltaisten lippujen arvioimiseen akuutissa alaselkäkivussa. Pitkäaikaisen työkyvyttömyyden ja työkyvyttömyyden riskitekijät. Wellington, Uusi-Seelanti, Accident Rehabilitation & Compensation Insurance Corporation of New Zealand ja National Health Committee, 1997.
10. Nederlandse Vereniging voor Arbeids-en Bedrijfsgeneeskunde (Dutch Association of Occupational Medicine, NVAB). Handelen van de bedrijfsarts bij werknemers met lage-rugklachten. Richtlijnen voor Bedrijfsartsen. [Hollannin ohje alaselkäkipujen työntekijöiden työlääkäreiden hoitoon]. huhtikuuta 1999.
11. Carter JT, Birell LN. Työterveysohjeet alaselkäkivun hallintaan työssä�pääsuositukset. Lontoo: Faculty of Occupational Medicine, 2000 (www.facoccmed.ac.uk).
12. Työterveysohjeet alaselkäkipujen hallintaan työssä -lehtinen ammatinharjoittajille. Lontoo: Faculty of Occupational Medicine, 2000 (www.facoccmed.ac.uk).
13. Waddell G, Burton AK. Työterveysohjeet alaselkäkivun hallintaan työssä - todisteiden tarkastelu. Occup Med 2001;51:124�35.
14. Roland M, et ai. Takakirja. Norwich: Paperitoimisto, 1996.
15. ICSI. Terveydenhuollon ohje. Aikuisten alaselän kipu. Institute for Clinical Systems Integration, 1998 (www.icsi.org/guide/).
16. Kazimirski JC. CMA-politiikan yhteenveto: Lääkärin rooli potilaiden auttamisessa palaamaan työhön sairauden tai vamman jälkeen. CMAJ 1997;156:680A�680C.
17. Yamamoto S. Ohjeita alaselkäkipujen ehkäisyyn työmaalla. Työstandardiviraston ilmoitus, nro 57. Industrial Health 1997;35:143�72.
18. INSERM. Les Lombalgies en milieu professionalel: quel facteurs de risque et quelle ehkäisy? [Työpaikan alaselkäkipu: riskitekijät ja ehkäisy]. Paris: les editions INSERM, Synthese bibliographique realis a la demande de la CANAM, 2000.
19. Lindström I, Ohlund C, Eek C, et ai. Asteittaisen aktiivisuuden vaikutus potilaisiin, joilla on subakuutti alaselkäkipu: satunnaistettu prospektiivinen kliininen tutkimus, jossa käytetään operantti-ehdollistavaa käyttäytymismallia. Physical Therapy 1992;72:279�93.
20. Karjalainen K, Malmivaara A, van Tulder M, et ai. Monitieteinen biopsykososiaalinen kuntoutus subakuutin alaselkäkivun hoitoon työikäisillä aikuisilla: systemaattinen katsaus Cochrane Collaboration Back Review Groupin puitteissa. Spine 2001;26:262�9.
21. Staal JB, Hlobil H, van Tulder MW, et ai. Työhön paluutoimenpiteet alaselkäkipujen hoitoon: kuvaava katsaus toimintamekanismien sisältöön ja käsitteisiin. Sports Med 2002;32:251�67.
22. Hoogendoorn WE, van Poppel MN, Bongers PM, et ai. Fyysinen kuormitus työ- ja vapaa-ajan aikana selkäkipujen riskitekijöinä. Scand J Work Environ Health 1999;25:387�403.
23. Loisel P, Gosselin L, Durand P, et ai. Populaatiopohjainen, satunnaistettu kliininen tutkimus selkäkipujen hoidosta. Spine 1997;22:2911�18.
24. Loisel P, Gosselin L, Durand P, et ai. Osallistavan ergonomiaohjelman toteuttaminen subakuuteista selkäkipuista kärsivien työntekijöiden kuntoutuksessa. Appl Ergon 2001;32:53�60.
25. Frank J, Sinclair S, Hogg-Johnson S, et ai. Työperäisen alaselkäkivun vammaisuuden ehkäisy. Uudet todisteet antavat uutta toivoa, jos saamme kaikki pelaajat mukaan. CMAJ 1998;158:1625�31.